文/公庫記者楊鵑如
全台有19家資源集中的醫學中心,其「急診壅塞」情形導致台大、台中榮總等醫院發出求救訊號。今天(4/15)台灣醫療改革基金會開記者會表示,急診壅塞問題單非急診處醫事人員不足或病人太多等問題,更嚴重的是後端配套措施不流通:醫學中心病床分配、急重症人力及病人流向管理等機制不當問題。醫改會認為是急診病人等無住院病房「上不去」導致急診處屢屢「擠爆」候床,尤其最緊急的檢傷一級病患,滯留急診超過兩天比率最高(5.4%),有逐年惡化情形。醫改會訴求衛福部應在一個月內公布透明「急轉診登錄系統」監測值、醫學中心病床運用標準及急診收治住院比例等資訊,並督促各醫學中心「一級病人一日內清空」等措施,才能真正舒緩急診壅塞問題。

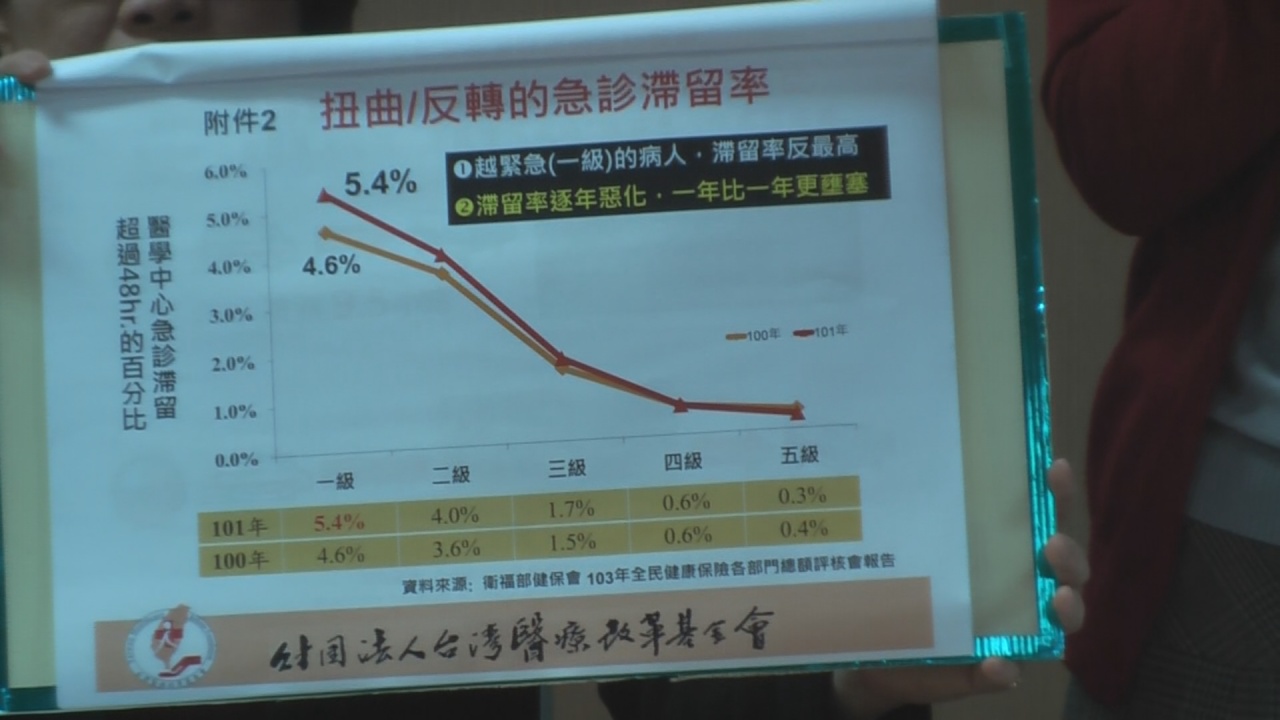
醫改會董事長劉梅君說:「官方說法或一般人以為急診壅塞問題是『看診』壅塞,以為問題出在大量病患湧進急診;醫改會要提出的真相是:在於急診病人『上不去』,無法上住病床。」在醫學中心急診室經常可見留觀候床的病患全部擠滿在同一空間,空間不足甚至安置在走廊上,或在其他單位門口也放滿病人,候床天數超過兩天更是時有所聞。雖然依據衛福部起初規劃,醫學中心每200萬人口才需設立一家(區域醫院及地區醫院設立粗略約為每40萬人口及10萬人口設立),推算後台灣只需12家醫學中心;現有19家醫學中心,卻仍有急診壅塞問題?
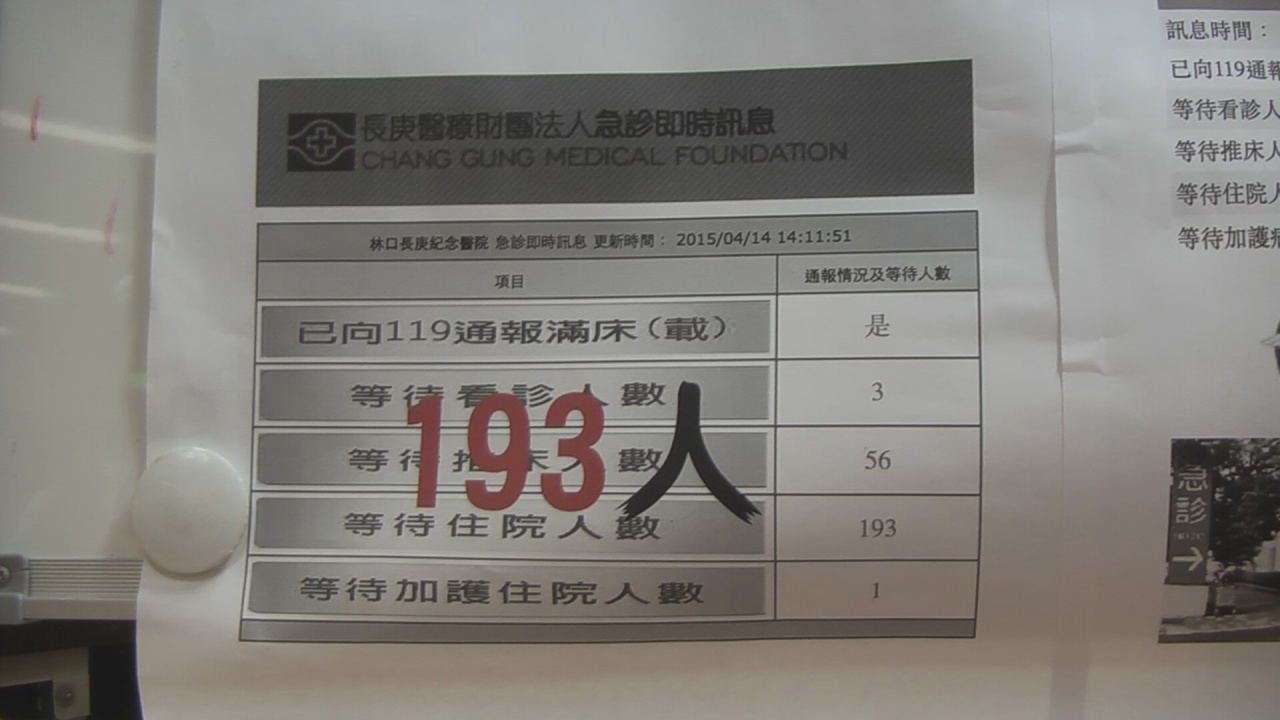
台灣醫療改革基金會公佈統計全台19家醫學中心4月1日到昨天的急診及時監測數據,期間的每天早上九點與下午五點兩個時段,平均值為48人等看診、818人等病房、32人等加護病房。醫改會董事長劉梅君表示,對照澳洲,九成的一級病患病人入住病房時間為9.5小時,台灣則是多花38.5小時、澳洲的五倍才能達成。另外,台灣加護病房數量是世界密度第一,但在急診診斷後要入住ICU(加護病房)的病人有三成無法在六小時內進入。劉梅君認為有迫切性重症患者若延誤處置恐增加死亡率,或是延長其住院天數,導致健保資源耗用增加,對病人及其家屬都沒好處。
醫改會執行長劉淑瓊說:「急診本是暫留變滯留,醫護人員常有順口溜:『前面擋不住,後面出不去』,正是導致急診壅塞的主因。」 她說,衛福部主管機關很清楚急診壅塞問題,曾發布新聞稿表示急診室滯留兩天比率過高,聲稱努力改善中。 劉淑瓊說明醫改會提出急診壅塞背後的三個問題:
一、住院收床潛規則。
二、醫護不足關病床。
三、區域網絡難成形。

劉淑瓊表示,醫學中心住院收床有潛規則,甚至有特權,收案標準向「錢」看,有醫事人員表示如心臟科、骨科等會花費器材費用及單一病症容易上住到病房,不賺錢科別床數就會少。另外還有醫院政治問題,專科大老掌握病床及多重共病患者沒人要。
醫改會針對「醫院技術性關床」問題邀請醫護人員做了近千份網路問卷調查。有八成護理人員及6%醫師填答,控訴院方因醫護人力不夠而關床,看得到病床卻用不到。醫護人力不足也造成急診負荷過高,醫病比達1:10,93%護理人員曾當班處理十人次以上的車禍病患。劉淑瓊提到,評鑑是最能抓住醫院的政策工具,然而政府主管機關是否掌握真實數據?還是醫院在評鑑後跟實際執行狀況不一樣?有縮減人力情形?
面對急診壅塞最常聽到的解決方法是利用「轉診」,設置轉診協調員,將壅塞的醫學中心急診疏導到沒人的醫學中心,區域網路還是難成形。醫改會強調,很多醫學中心碰到急重症就平轉到其他重點醫院,衛福部能夠拿出什麼制衡方法?
醫改會副執行長陳芙媺說:「台灣民眾要有品質的健保,在家人親友患重症需要救治時有地方可去,必須正視幸福制度後痛苦的真相。」醫改會訴求一級病人在一天內有病房可以住,加護病房在六小時內入住。並要求衛福部針對收治急重症比例過低、急重症平轉率過高的醫學中心做專案查訪,將資訊公開透明。







